Понятие и виды переломов
Переломы – повреждение кости, сопровождающееся нарушением ее целостности. Различают врождённые и приобретённые переломы. Врождённые переломы редки, возникают внутриутробно, в связи с неполноценностью костного скелета плода, и в результате применения силы при извлечении плода во время родов или в результате травмы беременной. Приобретенные переломы делятся на патологические и травматические. Патологические переломы происходят в патологически измененной кости (остеомиелит, туберкулез, сифилис, эхинококкоз костей, злокачественные опухоли). Они происходят при незначительной травме, а иногда и без травмы. Травматические переломы возникают под влиянием механических факторов.
Самую многочисленную группу приобретённых переломов составляют травматические, которые возникают от одномоментного воздействия чрезмерной механической силы при транспортной, производственной, боевой и других видах травм. Травматические переломы сопровождаются большим или меньшим повреждением мягких тканей, окружающих кость. Если под действием травмирующего предмета или острого отломка кости нарушается целость кожи, то образуется открытый перелом. Если целость кожи не нарушена, то перелом называют закрытым
В зависимости от направления линии перелома различают поперечные, косые и продольные переломы (рис. 2.7). При полном переломе кости разделяются на две части (простой перелом) или на несколько частей (сложный перелом). Сложный перелом с отделением от концов кости одного или нескольких осколков называют оскольчатым, или многооскольчатым, а при большом количестве мелких осколков – раздробленным.
При неполном переломе в кости образуется только трещина или отрывается нижний участок поверхности кости. Полный перелом, особенно если повреждена длинная трубчатая кость, почти всегда сопровождается смещением костных отломков, которые становятся под углом один к другому, либо сдвигаются вбок, либо поворачиваются вокруг своей оси, а иногда расходятся по длине.
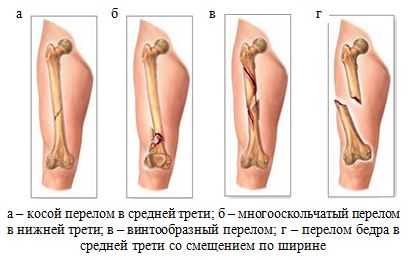
Рис 2.7. Различные виды перелома бедренной кости
Полные переломы без смещения отломков редки, встречаются главным образом у детей. Неполные переломы (трещины) также более часты в детском возрасте. Вообще травматическим переломам наиболее подвержены лица пожилого, а особенно старческого возраста, так как с годами кости становятся более хрупкими, утрачивают гибкость. Особое место занимают переломы компрессионные (от сдавления), характерные для коротких костей, чаще всего позвонков. При этих переломах кость может не разделяться на части, она только деформируется (сплющивается), и содержащаяся в ней губчатая костная ткань разрушается во многих местах. Наиболее четко выражены признаки переломов длинных костей конечностей (плеча, предплечья, бедра, голени).
Признаки переломов
Клинические симптомы делятся на абсолютные и относительные. Абсолютные – это симптомы, выявление хотя бы одного из которых является достаточным для постановки диагноза. К абсолютным симптомам относятся:
· патологическая подвижность, определяющаяся вне зоны сустава,
· крепитация костных отломков, определяющаяся при пальпации или аускультации в месте перелома,
· деформация по оси конечности (изменение конфигурации, ротация, удлинение или укорочение конечности, а также пальпация смещения костных отломков).
Относительными клиническими симптомами являются:
· боль, которая носит постоянный характер и усиливается при движении и при нагрузке по оси;
· гематома в месте перелома;
· отек мягких тканей;
· вынужденное положение конечности;
· нарушение функции конечности (болезненны сгибания и разгибания, пациент не может встать с опорой на конечность, оторвать ее от поверхности постели).
Перелом может осложниться травматическим шоком, острой кровопотерей при открытом переломе, повреждением внутренних органов. Для открытых переломов, наряду со всеми клиническими признаками перелома со смещением отломков, обязательно наличие раны кожи, артериальное, венозное, смешанное или капиллярное кровотечение, выраженное в разной степени. Сломанная кость может быть обнажена на большем или меньшем протяжении. Общее состояние пострадавших при изолированных переломах, как правило, бывает удовлетворительным. При множественных, сочетанных, открытых переломах общее тяжелое состояние пострадавших часто обусловлено травматическим шоком.
При переломе со смещением отломков отмечают вынужденное, порочное положение конечности, деформацию с нарушением ее оси, припухлость, кровоподтек. При пальпации определяют резкую локальную болезненность, патологическую подвижность и крепитацию костных отломков. Нагрузка вдоль оси поврежденной конечности вызывает резкое усиление боли в области перелома. Наблюдается также укорочение конечности (изредка ее удлинение). Нарушение правильного расположения костных выступов – анатомических ориентиров кости выявляют при пальпации. Около- или внутрисуставные переломы сопровождаются сглаживанием контуров сустава, увеличением его в объеме из-за скопления крови в его полости (гемартроз). Активные движения в суставе могут отсутствовать или быть резко ограничены из-за боли. Попытка пассивных движений также усиливает боль или сопровождается не свойственными данному суставу патологическими движениями. При переломах без смещения отломков и вколоченных переломах некоторые клинические симптомы могут отсутствовать. Например, при вколоченных переломах шейки бедра больные могут даже передвигаться с нагрузкой на конечность, что приводит к смещению отломков и превращению вколоченного перелома в невколоченный.
Основным в диагностике переломов является рентгенологическое исследование.
Сращение переломов
Сращение переломов – сложный биологический процесс, начинающийся спаянием отломков молодой соединительной тканью, образующей так называемую мягкую мозоль; последняя затем превращается в костную мозоль, прочно соединяющую отломки. Скорейшему сращению способствуют тесное соприкосновение отломков и покой. При этих условиях длительность сращения зависит от того, какая кость сломана. Быстрее всего (за 2-2,5 нед.) срастаются фаланги пальца, дольше всего (за 6 мес.) – перелом шейки бедренной кости. При большом расстоянии между отломками, вклинивании между ними слоя мягких тканей, при нарушениях покоя сращение перелома замедляется и может вообще не произойти; в этом случае образуется ложный сустав. Сращение может наступить и при значительном смещении отломков, но тогда перелом срастается неправильно, что приводит к укорочению или искривлению конечности. Процесс сращения особенно нарушается при открытых переломах, подвергавшихся бактерийному загрязнению, в результате чего развивалась инфекция.
Лечение переломов состоит в устранении смещения путём вправления (репозиции) отломков с последующей фиксацией их в правильном положении на срок, необходимый для сращения. Лечение проводит хирург или травматолог, к которому пострадавший должен быть направлен как можно скорее.
Оказание первой медицинской помощи при переломах
При оказании первой медицинской помощи необходимо провести остановку кровотечения (если это открытый перелом) путем наложения жгута или закрутки, обработать раны и наложить асептические повязки, провести обезболивание (ввести анальгетики или сделать футлярную блокаду), наложить иммобилизационные шины, холод на место перелома и провести противошоковую терапию.
Транспортная иммобилизация чаще всего выполняется при помощи шин из подручных материалов. Хорошая транспортная иммобилизация препятствует увеличению смещения отломков и уменьшает болезненность при перевозке пострадавшего, а значит и возможность развития травматического шока, особенно при переломе бедра. При отсутствии средств для шинирования верхнюю конечность следует подвесить на косынку (рис. 2.8), нижнюю – прибинтовать к здоровой ноге. В случае открытого перелома необходимо прежде всего смазать кожу вокруг раны спиртовым раствором йода и наложить стерильную повязку.
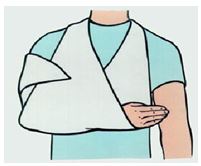
Рис 2.8. Косыночная иммобилизация руки при переломе костей предплечья
Открытый перелом конечности с обильным кровотечением требует наложения кровоостанавливающего жгута, который накладывают также до иммобилизации. Оказывая первую помощь, не следует добиваться полного исправления имеющейся деформации конечности. Подобные попытки мучительны для пострадавшего и грозят повреждением сосудов, нервов. Поэтому нужно ограничиться осторожным потягиванием конечности по длине за кисть или стопу. При открытом переломе совершенно недопустимо вправление в глубину раны выступающих на поверхность отломков кости, так как вместе с ними в глубокие ткани могут внедриться возбудители инфекции.
Правила и возможные ошибки наложения шин
При наложении шин следует фиксировать не только место перелома, но и суставы, расположенные выше и ниже перелома. Накладывать шины надо осторожно, не нанося дополнительной травмы пострадавшему. Перед наложением шин необходимо положить слой ваты или мягкую ткань на определяющиеся под кожей костные выступы. При повреждениях лучезапястного сустава или кисти предплечье и кисть укладывают на шину, повернув кисть ладонью к туловищу. Пальцы необходимо фиксировать полусогнутыми с противопоставлением большого пальца. Для этого под ладонь подкладывают ватно-марлевый валик. Прибинтовывать лучше, начиная с предплечья. Перегибы бинта делают над шиной, чтобы исключить давление на мягкие ткани. На кисти циркулярные туры бинта проходят между большим и указательным пальцами. Обычно к валику на шине прибинтовывают только поврежденные пальцы. Иммобилизацию заканчивают подвешиванием предплечья на косынке.
При повреждениях только пальцев можно ограничиться прибинтовыванием их к ватно-марлевому шару или валику, затем необходимо подвесить предплечье и кисть на косынке. Поврежденный большой палец следует фиксировать на валике в положении противопоставления остальным пальцам, что лучше осуществить на валике цилиндрической формы.
При переломах костей предплечья шина должна быть наложена от пальцев по тыльной поверхности руки, согнутой в локтевом суставе под углом 90° и фиксированной бинтом или косынкой (см. рис. 2.8). При переломах плечевой кости необходимо фиксировать лучезапястный, локтевой и плечевой суставы. Шина накладывается по
тыльной поверхности предплечья и плеча на согнутую под углом 90° в локтевом суставе руку от пальцев до противоположного плечевого сустава. При отсутствии шины руку укладывают в косынку, второй косынкой ее фиксируют к туловищу
В крайнем случае возможна иммобилизация верхней конечности с помощью бинта или полы куртки. При переломах костей стопы, лодыжек и нижней трети голени шина должна быть наложена по подошвенной поверхности стопы и задней поверхности голени от кончиков пальцев до верхней трети голени, стопа к голени должна быть под углом 90°.
При переломах костей голени в средней и верхней ее трети и при переломах бедренной кости необходимо фиксировать голеностопный, коленный и тазобедренный суставы. Фиксация осуществляется с помощью трех шин. Одна накладывается по подошвенной поверхности стопы, задней поверхности голени и бедра от концов пальцев до верхней трети бедра, вторая – по внутренней поверхности стопы, голени и бедра, третья – по наружной поверхности ноги и туловища от стопы до подмышечной впадины. При отсутствии шин поврежденную ногу прибинтовывают к выпрямленной здоровой ноге, которая в данном случае служит шиной. Фиксировать можно также с помощью мягкой шины из одеяла
Возможно применение импровизированных шин при переломах бедра, голени. При переломе бедренной кости такая шина недостаточна для транспортировки пострадавшего на большие расстояния.
При растяжении связок голеностопного сустава шину накладывают по подошвенной поверхности голени от кончиков пальцев до верхней трети голени. Стопа должна быть к голени под углом 90°. При растяжении связок коленного сустава шину накладывают по задней поверхности ноги от голеностопного сустава до ягодицы.
При шинировании часто допускают следующие ошибки:
· под шину не помещают мягкую прокладку, что приводит к давлению на костные выступы и вызывает боль; возможно образование пролежней;
· используют короткую шину, и кисть или стопа свисают;
· отсутствует ватно-марлевый валик, на котором фиксируют кисть;
· шина фиксируется непрочно;
· иммобилизацию руки не завершают ее подвешиванием на косынке.
Дальнейшее лечение большинства закрытых и всех открытых переломов проводится в больничных условиях. Здесь вправление отломков производят при необходимости с помощью особых приспособлений, а лечебную иммобилизацию осуществляют различными способами – гипсовой повязкой, постоянным вытяжением или с помощью особой компрессионно-дистракционной аппаратуры, которая не только удерживает отломки в правильном положении, но и прижимает их друг к другу. Иногда приходится прибегать к операции, скрепляя отломки металлическими пластинками, стержнями, шурупами и пр.
При некоторых закрытых переломах (например: пальцев, отдельных костей кисти, стопы, одной из костей предплечья и др.) назначают амбулаторное лечение в поликлинике, травматологическом пункте. В этих случаях пострадавший должен знать, что правильно наложенная врачом гипсовая повязка может через несколько часов оказаться тесной, так как увеличится припухлость на месте переломов. При появлении признаков сдавления (болей, бледности или синюшности пальцев) нужно тотчас обратиться к врачу, не пытаясь надрезать повязку. Нужно помнить также, что при лечебной иммобилизации полный покой конечности не только не обязателен, но и вреден, так как ведёт к ослаблению мышц, тугоподвижности суставов, замедляет сращение перелома. Поэтому необходимо дома заниматься лечебной гимнастикой, выполняя по указанию врача дви
жения, при которых не нарушается неподвижность отломков (например: движения пальцами руки при переломе плеча, предплечья, движения в локте при переломе кисти и т.п.).
Лечение в больничных условиях также включает занятия лечебной физкультурой, массаж, физиотерапевтические процедуры и т.д. Не менее важно правильно проводить лечение после сращения перелома и снятия иммобилизации. Проводиться оно должно под контролем врача. Часто в процессе лечения перелома костей нижних конечностей больные пользуются костылями. Костыли необходимо подгонять по росту больного так, чтобы при пользовании ими большая часть веса тела приходилась на руки, а не на подмышечные впадины.
При лечении переломов большое значение имеет рациональное питание. Пища должна быть легкоусваемой, полноценной по калорийности и составу. Особую ценность имеют насыщенные витаминами и минеральными солями свежие фрукты и овощи.
Профилактика переломов заключается в строжайшем соблюдении правил техники безопасности на производстве, в сельском хозяйстве, на транспорте, при занятиях спортом.
Уход за пациентом при лечении переломов
Если у больного наложена гипсовая повязка, то необходимо соблюдать ряд правил. Прочность гипсовой повязки развивается постепенно, после ее изготовления конечность пациента надо поддерживать (не кладя ее на стол) до отвердевания гипса. Через 5-10 минут загипсованную конечность уже в затвердевшей, но еще сырой гипсовой повязке укладывают на полужесткие подушки. Через 10-15 минут можно пациента перекладывать в постель, при этом сохраняя горизонтальное положение для нижней конечности, а верхнюю конечность надо подвязать на косыночную повязку. Укладывать пациента следует на щит или жесткую функциональную кровать, чтобы не поломать гипсовую повязку.
Гипсовую повязку оставляют открытой до тех пор, пока она не высохнет. Для лучшего просыхания повязки необходимо периодически поворачивать пациента. Через 2 часа после наложения повязки необходимо осмотреть конечность: наличие отека говорит о тугой повязке, синюшность ногтевых фаланг – о венозном стазе, чувствительность и движение пальцами должны быть сохранены. Если есть какие-либо нарушения или повязка давит, то ее переделывают. Нельзя, чтобы отделяемое из раны пропитывало гипсовую повязку, разрушая ее и вызывая мацерацию кожи вокруг повязки. При наличие раны под края гипсовой повязки подкладывают нетолстый слой ваты, которая будет препятствовать затеканию под повязку отделяемого раны.
Пациент в гипсовой повязке должен подвергаться соответствующей санитарной обработке и содержаться в чистоте. Обмываться надо не реже одного раза в 7 дней, закрывая гипсовую повязку пленкой. Положение загипсованной конечности должно быть приподнятым.
При скелетном или лейкопластырном вытяжении руку помещают на шину ЦИТО (Центральный институт травмотологии и ортопедии), а ногу – на шину Белера. Эти шины придают конечности положение физиологического покоя. Под матрац необходимо подложить деревянный щит, чтобы кровать не провисала. При лечении костей нижних конечностей желательно приподнять ножной конец кровати на особых подставках.
При лечении вытяжением пациент находится на длительном постельном режиме, поэтому очень важен уход за ним и профилактика осложнений, самыми главными из которых являются пролежни, заболевания легких и остеомиелит кости. С первых дней проводится лечебная физкультура, дыхательная гимнастика и массаж. Для профилактики пролежней кожу больного протирают камфорным спиртом, подкладывают резиновые круги, подушечки. Для предупреждения отвисания стопы, ее подвешивают при помощи гамака или за приклеенный к подошве бинт, перекинутый через блок. К бинту подвешивается груз в 0,5 кг.
Перестилать постель и подавать судно больному надо очень осторожно, чтобы не вызвать смещение отломков. Медицинская медсестра должна постоянно следить за положением пациента, так как неправильное положение может привести к осложнениям: неправильному сращению перелома, параличу конечности. Надо следить, чтобы конечность не упиралась в спинку кровати, а груз не опускался на пол. Для профилактики хирургической инфекции места введения спицы обрабатываются антисептическими спиртовыми растворами, спицы протирают спиртом, вокруг спицы в местах введения кладут салфетки, смоченные спиртом, несколько раз в день смачивая их спиртом с помощью пипетки.
Пациентам при лечении компрессионно-дистракционным методом накладывается на конечность аппарат Илизарова. При таком методе лечения пациент может ходить на костылях. Аппарат Илизарова должен укрываться матерчатым нарукавником. Места введения спиц обрабатываются спиртом и закрываются стерильными салфетками.